-
Tous nos conseils pour couper ses ongles et ses cheveux avec douceur.<o:p></o:p>
Les ongles<o:p></o:p>
Les mains
Choisissez le bon moment. Asseyez votre bébé sur vos genoux, le dos bien calé contre vous. Attrapez une de ses mains en passant le bras sous son aisselle et, tout en lui tenant les doigts, coupez un à un les ongles au carré, sans toucher aux côtés. Choisissez un moment où votre enfant est calme, après un repas, par exemple.
Les pieds
Attention il peut bouger. Calez bien votre bébé contre vous. Et tout en lui écartant les orteils, pour éviter de le blesser, coupez les ongles, bien au carré. Essayez de faire le plus rapidement possible, et tenez-lui les orteils fermement car ça chatouille.
Attention !
- Ne coupez pas les ongles de votre bébé avant l'âge de 1 mois. S'il se griffe, prenez tout simplement une lime à ongles pour les égaliser.
- N'oubliez pas de désinfecter les ciseaux avant de vous en servir.
- Ne touchez jamais aux petites peaux qui bordent l'ongle et coupez toujours au carré.
- Raccourcissez-lui les ongles tous les quinze jours environ.
- N'insistez pas, si vous voyez que votre enfant est trop remuant ou s'il garde les poings fermés. Vous recommencerez à un moment plus propice. <o:p></o:p>Les cheveux<o:p></o:p>
La mèche
Asseyez votre bébé. Avec un peigne, lissez vers le haut la mèche que vous souhaitez égaliser. Tenez-la entre deux doigts, et de l'autre main, coupez.
Le conseil de famili : Après le bain, les cheveux sont humides, c'est donc plus facile. Et si vous ne vous sentez pas très à l'aise, installez votre bébé dans son transat, il bougera moins. <o:p></o:p>Les côtés
Votre tout-petit est toujours assis. D'un doigt, protégez-lui le haut de l'oreille pour ne pas risquer de le blesser. Lissez la mèche, maintenez entre deux doigts et coupez.
Le conseil de famili : Si ses cheveux sont presque secs, humidifiez-les avec un brumisateur ou de l'eau de toilette spécial bébé.
La nuque
Changez de position. Asseyez votre enfant dos vers vous et maintenez-le en lui passant un bras sous les aisselles. Lissez à nouveau la mèche rebelle et coupez juste les petits cheveux qui dépassent.
Le conseil de famili : Demandez au papa de le prendre dans ses bras contre lui, la tête sur son épaule, le dos du bébé tourné vers vous, ce sera tout aussi efficace.<o:p></o:p><o:p> </o:p>
-
Tous nos conseils pour prévenir et venir à bout des érythèmes fessiers.<o:p></o:p>
Nettoyer dans un premier temps<o:p></o:p>
Enlevez la couche de votre bébé et repliez-la sous ses fesses. Avec un morceau de coton humide, nettoyez de l'avant vers l'arrière. Recommencez jusqu'à ce que le coton soit parfaitement propre. <o:p></o:p>
Le conseil de famili
Si la peau est vraiment irritée, allez-y tout doucement, sans frotter ni appuyer.<o:p></o:p>Laver et sécher soigneusement<o:p></o:p>
Sur un morceau de coton, versez un produit de toilette spécial bébé sans rinçage. Puis lavez en allant toujours de l'avant vers l'arrière sans faire d'aller-retour. Soulevez ensuite les fesses de votre bébé en le tenant par les chevilles. Avec un linge propre et sec, tamponnez doucement en insistant particulièrement dans les plis. <o:p></o:p>
Le conseil de famili
Changez, lavez et séchez les fesses de votre bébé à chaque selle, mais aussi dès qu'il est mouillé car l'urine est acide.<o:p></o:p>Protéger à la moindre rougeur<o:p></o:p>
Après le change, si les fesses sont rouges, appliquez une crème de soin. Puis massez pour la faire pénétrer. <o:p></o:p>
Le conseil de famili
Attendez que la peau soit vraiment sèche avant d'étaler la crème. Elle n'en sera que plus efficace.<o:p></o:p>Soigner avec un produit cicatrisant<o:p></o:p>
Quand la peau est irritée, appliquez de l'éosine avec un Coton-Tige. Attention, ça tache : pensez donc à protéger les vêtements. <o:p></o:p>
Le conseil de famili
Si vous n'êtes pas certaine que ce soit un simple érythème, consultez votre médecin avant, car l'éosine peut empêcher de diagnostiquer une infection dermatologique.<o:p></o:p>Prévenir si nécessaire<o:p></o:p>
Si votre enfant a la peau particulièrement sensible ou lors d'affection ORL, de poussées dentaires ou de diarrhées, enduisez-lui les fesses de pâte à l'eau à chaque change, pour faire écran avec la couche. <o:p></o:p>
Le conseil de famili
La nuit, ajoutez une cotocouche dans le change complet. Elle isolera et protégera encore mieux la peau de votre bébé.<o:p></o:p>
-
Parfaitement indolores, ils doivent être pratiqués matin et soir, voire plus si la couche a souillé l'ombilic, jusqu'à parfaite cicatrisation.<o:p></o:p>
La naissance du nombril<o:p></o:p>
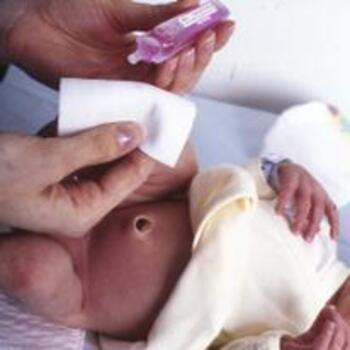
Le cordon ombilical relie le bébé au placenta de sa maman durant sa vie in utero. C'est lui qui permet au ftus de se nourrir. A la naissance, la sage-femme (ou le gynécologue) arrête la circulation du cordon à l'aide de deux pinces. Elle (ou il) coupe ensuite le cordon au milieu et en place une troisième, appelée pince de Barr, tout près de l'ombilic. Deux jours plus tard, celle-ci sera retirée à la maternité. Le cordon tombe environ au bout d'une quinzaine de jours, laissant une petite plaie, l'ombilic ou le nombril, qui met quelques jours à se cicatriser. C'est pourquoi les soins doivent se poursuivre encore au moins durant quatre jours, jusqu'à parfaite cicatrisation. Parfaitement indolores, ils doivent être pratiqués deux fois par jour, matin et soir, voire plus si la couche a souillé l'ombilic.Si, pendant ce laps de temps, vous constatez des saignements ou des suintements anormaux, consultez immédiatement votre médecin.
S'installer confortablement<o:p></o:p>
Allongez votre bébé sur la table à langer en lui laissant sa petite brassière en coton ou le haut de son body replié au-dessus de l'ombilic (nombril en cours de cicatrisation). Au début, les soins peuvent prendre un peu de temps, aussi veillez à ce qu'il ne prenne pas froid.
Le conseil de famili
Avant de commencer, pensez à rassembler tout ce dont vous allez avoir besoin (compresses de gaze stérile, Chlorhexidine, couche).<o:p> </o:p>
Désinfecter en douceur<o:p></o:p>
Pliez en deux une compresse de gaze stérile, et versez-y de la Chlorhexidine, une solution désinfectante et antiseptique. Tendez la peau autour de l'ombilic avec deux doigts et, de l'autre main, tamponnez doucement la partie qui se trouve au-dessus, pour la nettoyer. Changez de gaze et recommencez ce geste mais, cette fois-ci, en dessous du cordon. Prenez une nouvelle gaze pour désinfecter ce qui reste du cordon. Recommencez ces trois gestes jusqu'à ce que la gaze soit parfaitement propre.
Le conseil de famili
Effectuez ces soins juste après le bain et dès que la couche est mouillée afin d'éviter que l'ombilic macère dans le pipi. Pas de panique, cela ne fait pas mal à votre bébé. S'il pleure, c'est qu'il s'impatiente ou a faim.<o:p> </o:p>
Le rhabiller et c'est fini<o:p></o:p>
Prenez une couche. Posez-la sous les fesses de votre bébé et ajustez-la de façon à ce qu'elle ne couvre pas l'ombilic. Il ne reste plus qu'à le rhabiller. Inutile, en effet, de protéger l'ombilic avec une gaze stérile : il sèche mieux à l'air libre.
Le conseil de famili
Brassière ou body, qu'importe, du moment qu'ils sont 100 % coton. Portés à même la peau, ces vêtements la laissent respirer sans l'irriter. <o:p></o:p>
-
Voilà, vous y êtes ! Vous allez enfin faire la connaissance de votre bébé, après neuf mois dattente, de joie, de rêves, et parfois dun peu dinquiétude. Aujourdhui, votre enfant se prépare à venir au monde <o:p></o:p>
<o:p> </o:p>
Des signes annonciateurs aux premiers moments avec le bébé en passant par les contractions, l'éventuelle perte des eaux, le départ à la maternité et l'accouchement à proprement parler, nous vous expliquons les différentes étapes de la venue au monde du bébé.
<o:p> </o:p>
Vers la 38ème semaine (mais cela peut se produire avant), soyez à lécoute de votre corps : des signes vont vous avertir que la naissance approche. Vous pourrez ressentir ces manifestations plusieurs jours avant la naissance ou seulement la veille.
<o:p> </o:p>
Sensation de lourdeur <o:p></o:p>
Le premier signe est une sensation de lourdeur, une difficulté plus grande à vous déplacer, probablement accompagnée de tiraillements dans le bas du ventre, dans les articulations des hanches. Vous vous sentirez peut-être « barbouillée », en tout cas, pas dans votre assiette. Ces sensations sont le symptôme dun changement hormonal, dune véritable réaction en chaîne, qui préludent à laccouchement.<o:p></o:p>
<o:p> </o:p>
On sait que cest le bébé lui-même qui provoque sa naissance : les hormones hypophysaires quil secrète à ce moment entraînent une chute du taux de progestérone chez la maman. Cette diminution brutale provoque la sécrétion dune autre hormone par la mère : locytocine, qui enclenche les contractions. Enfin, dans le même temps, le taux de prostaglandines, hormone présente dans lutérus, augmente et intensifie les contractions
<o:p> </o:p>
Fatigue <o:p></o:p>
A cette impression dêtre transformée en « baleine échouée », pour reprendre lexpression dune future maman, vient sajouter une intense fatigue : accomplir les tâches de la vie quotidienne, préparer un repas, monter un escalier, deviennent autant de tâches presque insurmontables. Allongez-vous, reposez-vous, déléguez le travail et restez attentive, prête à partir à la maternité.
<o:p> </o:p>
Perte du bouchon muqueux <o:p></o:p>
Lorsque vous expulserez un gros bouchon de glaire, dit « bouchon muqueux » (qui a « colmaté » le col de lutérus pendant toute la grossesse) un ou deux jours avant laccouchement, voire le jour même ou seulement quelques heures auparavant (il ny a pas d « horloge » précise. Tout varie dune femme à lautre et dune naissance à lautre), sachez que les contractions ne vont pas tarder. Elles débutent parfois en même temps.
Le muscle de lutérus, sous leffet des hormones qui vont provoquer la naissance, va se contracter à intervalles réguliers, dabord très espacées, puis progressivement de plus en plus rapprochées. Ce « travail » de lutérus permet le raccourcissement du col de lutérus, appelé « effacement », son ouverture et le mouvement du bébé vers le vagin.
<o:p> </o:p>
Manifestations douloureuses <o:p></o:p>
Les contractions provoquent une douleur de plus en plus intense au fur et mesure de leur rapprochement. Il est possible que vous ne ressentiez dabord aucune douleur, seulement un durcissement du ventre lorsque vous y posez la main. Peu à peu, la douleur va se manifester dans le ventre, mais aussi souvent dans les reins, voire au niveau de la vulve. Cette douleur arrive par vagues, puis diminue et disparaît, lorsque le muscle utérin se détend. Elle va devenir de plus en plus intense. Pour être sûre dêtre face aux contractions « utiles » (par opposition au « faux travail » très fréquent en fin de grossesse), prenez un analgésique prescrit par votre médecin. Sil ne vous soulage pas, si une sensation « bizarre » persiste, alors allongez-vous et soyez prête à partir.
<o:p> </o:p>
Intervalles entre les contractions <o:p></o:p>
Notez le temps écoulé entre deux douleurs : au début (et cela peut se manifester quarante-huit heures ou vingt-quatre heures avant la naissance), les intervalles sont importants, une heure ou davantage. Lorsque la durée entre chaque contraction diminue pour arriver à quinze ou vingt minutes, il est temps de partir. Pour une seconde naissance, envisagez un départ plus tôt : le travail peut être bien plus rapide que lors dun premier bébé.
<o:p> </o:p>
Effets des contractions <o:p></o:p>
Lutérus en se contractant « ramène » le col en arrière, tout en provoquant sa dilatation. Peu à peu, le col de lutérus va disparaître, cest à dire sélargir jusquà atteindre une dizaine de centimètres de largeur de telle manière que le passage du bébé se fera naturellement, jusquà lexpulsion.
<o:p> </o:p>
La « fontaine de la naissance », selon lexpression béninoise, est le signal du départ à la maternité.
<o:p> </o:p>
Comment ça se passe <o:p></o:p>
Votre bébé sest développé dans une poche, le placenta, emplie de liquide amniotique. Lorsque le bouchon muqueux est expulsé, le col effacé, la poche des eaux nest plus protégée. Elle peut se fissurer à tout moment, sous la pression de la tête du bébé, ou sous leffet dun effort musculaire de la mère. Le liquide amniotique va alors se répandre : cest la perte des eaux.
<o:p> </o:p>
Faut-il attendre pour partir ? <o:p></o:p>
Non. Même si les contractions ne sont pas encore rapprochées, il faut partir à la maternité sans attendre, car le bébé nétant plus protégé du milieu ambiant, une infection peut se produire, le cordon ombilical peut glisser vers le bas, provoquant ainsi des complications au moment de la naissance.
<o:p> </o:p>
Moment attendu, préparé et pourtant tellement émouvant: cette fois, pas de doute, vous allez rencontrer votre bébé !
<o:p> </o:p>
Les examens<o:p></o:p>
En arrivant à la maternité, vous serez examinée par une sage-femme ou par un médecin. Seront évalués la dilatation du col, la position du bébé, votre tension, votre température, les battements du cur de votre bébé. Votre pubis sera rasé afin que le médecin-accoucheur puisse voir nettement votre périnée
<o:p> </o:p>
Le monitoring <o:p></o:p>
Cet appareil de surveillance électronique du bébé permet de contrôler en permanence sa bonne santé et déviter ainsi une souffrance de lenfant, en permettant éventuellement une intervention durgence (une césarienne). On vous pose des pastilles sur le ventre, qui sont des capteurs. Le monitoring enregistre le rythme cardiaque du bébé (vous lentendrez nettement), ainsi que les contractions utérines
<o:p> </o:p>
Les perfusions <o:p></o:p>
Très probablement, vous serez mise sous perfusion, dès votre entrée en salle de travail. On vous injectera, selon les besoins, du glucose, pour vous hydrater et éviter lhypoglycémie- en particulier si laccouchement est long-, du calcium, du magnésium en cas de crispation musculaire, un tranquillisant, si vous êtes anxieuse ou très stressée, un produit pour accélérer la dilatation du col, un produit pour régulariser la tension artérielle, etc. Ne vous inquiétez donc pas : cest normal et courant ! Cest même une sécurité supplémentaire pour vous et votre bébé.
<o:p> </o:p>
La péridurale<o:p></o:p>
Si vous avez opté pour lanesthésie péridurale, au moment de votre inscription à la clinique, lanesthésiste vous rendra visite, dès votre arrivée à la maternité. Selon la dilatation du col (3 cm, un peu moins ou un peu plus), il insensibilisera la zone de la colonne vertébrale, entre la 3ème et la 4ème vertèbre lombaire, dans laquelle sera injectée le produit anesthésiant. Un cathéter très fin est laissé en place afin de pouvoir réinjecter du produit au cours de laccouchement. Vous ne sentirez donc rien au moment de la pose du cathéter. <o:p></o:p>
<o:p> </o:p>
Rassurez-vous ! Contrairement à ce que les femmes ont longtemps craint, il ne sagit pas du tout de piquer dans la moelle épinière ! Linjection de produit se fait dans la région intervertébrale afin danesthésier les nerfs se trouvant dans lenveloppe de la moelle épinière, la dure-mère. Dès linjection du produit, la douleur disparaît, sans pour autant priver la maman des sensations de laccouchement (sauf en cas dinjection plus massive de produit) : vous sentez la descente de lenfant, lexpulsion. Lanesthésie péridurale, pratiquée couramment, est une technique formidable, qui permet de vie pleinement la naissance, en toute sérénité. <o:p></o:p>
<o:p> </o:p>
Par ailleurs, si un geste chirurgical (épisiotomie, forceps) est nécessaire au cours de laccouchement, il ne sera évidemment pas nécessaire de vous anesthésier Sachez que lanesthésie péridurale peut diminuer le besoin de pousser au moment de lexpulsion : remettez-vous alors complètement aux indications de la sage-femme ou du médecin et suivez-les à la lettre ; De cette manière, vous agirez efficacement ! Cest le moment ou jamais de mettre en pratique toutes les recommandations de la préparation à laccouchement.
<o:p> </o:p>
Papa ou pas papa ?<o:p></o:p>
A cette question, nulle réponse toute faite. Chacun doit choisir librement, en fonction de ses convictions et des ses choix intimes. Si pour la mère, la présence du père est source de réconfort, damour, il est impératif que la décision soit prise à deux, sans pression daucune part , mais en accord profond. Certains pères ne désirent pas être là. Ils craignent laccouchement, la médicalisation, la douleur, redoutent dassister à ce quils considèrent comme étant du domaine strictement féminin. Il faut le respecter. Personne dautre que vous deux (et surtout pas le personnel médical) ne doit intervenir. Ne vous laissez pas influencer, ni dans un sens, ni dans lautre.
<o:p> </o:p>
Cet instant unique, vous le vivrez dautant plus pleinement que vous en suivrez chaque étape en connaissance des symptômes et de leur progression.
<o:p> </o:p>
La dilatation du col <o:p></o:p>
Cette phase se poursuit. En approchant de la phase dexpulsion du bébé, les contractions se succèdent à un rythme denviron une contraction toutes les 3 à 4 minutes. Elle peut avoir débuté vingt-quatre heures auparavant. Les moyennes nationales dobstétrique indiquent que la phase de dilatation du col dure environ 8 heures pour un premier bébé. Si vous êtes arrivée à la clinique avant que le col nait atteint 3 cm douverture, il est probable quà partir de ce diamètre, on vous injecte des hormones de synthèse (les ocytociques) qui permettront daccélérer le travail et déviter une souffrance prolongée de la mère.
<o:p> </o:p>
Lexpulsion<o:p></o:p>
Quand le bébé est descendu dans le bassin, les contractions ont atteint une fréquence dune toutes les 2 minutes. Le bébé sengage dans le bassin osseux, tête en bas. Il va poursuivre sa progression, dabord tête vers le bas, fléchie vers sa poitrine, en légère rotation sur le côté.<o:p></o:p>
<o:p> </o:p>
La descente continue dans le bassin lui-même. La tête du bébé change de positon encore une fois, pour se redresser, visage tourné vers le sol. Cest à ce moment que vous ressentirez le besoin de pousser : le bébé appuie sur le périnée et déclenche lui-même ce réflexe, qui accélérera sa sortie du bassin maternel.. Suivez à la lettre les indications du médecin ou de la sage-femme, qui vous guident dans la laide à apporter à la progression de votre bébé.<o:p></o:p>
<o:p> </o:p>
Attendez quils vous demandent de pousser pour le faire, respirez à fond lorsquils vous y incitent. Une fois la tête dégagée lentement par le médecin, vous pousserez encore une fois pour permettre la sortie de tout le corps.
<o:p> </o:p>
La délivrance <o:p></o:p>
Dix à vingt minutes après la naissance, de nouvelles contractions vont permettre lexpulsion du placenta. Le médecin ou la sage-femme aideront à son expulsion totale en appuyant sur le ventre ; le médecin vérifiera son intégrité, afin dêtre certain quaucun résidus du placenta nadhère encore à lutérus, ce qui entraînerait un risque dinfection.
<o:p> </o:p>
Lépisiotomie<o:p></o:p>
Il sagit dune petite incision, pratiquée sur la paroi vaginale et sur les muscles du périnée juste au moment de lexpulsion, quand la tête du bébé apparaît, afin déviter une déchirure et de rendre plus facile lexpulsion du bébé. Cette incision est fréquente (trop, pour un certain nombre de médecins). Elle se pratique lorsque la tête de lenfant est grosse ou lors de souffrance de lenfant, afin daccélérer lexpulsion. Si vous êtes sous péridurale, le médecin recoudra lincision sans quil soit besoin dune anesthésie supplémentaire.<o:p></o:p>
<o:p> </o:p>
Si vous avez accouché sans péridurale, vous serez anesthésiée localement. La cicatrisation de lépisiotomie est douloureuse pendant une petite semaine (cela dépend des femmes), et il est probable que vous éprouverez du mal à vous asseoir. Ayez le réflexe « bouée » (une bouée gonflée, sur laquelle vous vous assiérez, ce qui évite une pression directe sur la région incisée) et séchoir à température douce après la toilette, pour éviter la macération à lendroit de la cicatrice.<o:p></o:p>
<o:p> </o:p>
Comptez 3, 4 semaines pour pouvoir reprendre une vie sexuelle normale. Si vous avez mal au-delà de ce délai, consultez votre gynécologue : il vous examinera et saura vous rassurer, vous conseiller et prendre les mesures nécessaires si besoin.
<o:p> </o:p>
Les forceps<o:p></o:p>
Ces instruments, qui ressemblent à de grandes cuillères, sont utilisées dans le cas où lenfant à du mal à sortir. Ces deux cuillères viennent sadapter sur la tête du bébé et permettent au médecin une meilleure prise pour le tirer hors du vagin. Le plus souvent, le recours aux forceps se fait lorsque le bébé est trop gros, ou à linverse, lorsquil est prématuré et trop faible.
<o:p> </o:p>
Le voilà enfin ! Un peu plissé, tout mouillé, rouge et tellement beau !
<o:p> </o:p>
Il crie !<o:p></o:p>
A peine sorti de votre ventre, votre bébé va pousser son premier cri. Ce premier signe de la vie qui entre en lui comme un torrent vous bouleversera sans doute au-delà de toute expression. Ne pensez pas que ce cri soit lexpression dune souffrance : cest peut-être le cas, en partie, car lair se précipite dans sa cage thoracique, ouvrant les alvéoles pulmonaires et chassant le liquide amniotique qui sy trouvait encore. Le sang arrive alors dans les poumons, et la circulation cur-poumon se met en marche ! Cest sûr, cela doit brûler Mais ce cri est surtout un réflexe vital, par lequel tout commence.
<o:p> </o:p>
Limportance de la première heure<o:p></o:p>
A peine sorti, bébé est posé sur votre ventre. Ce moment est essentiel : demandez quon vous le laisse une heure. En effet, votre bébé et vous allez nouer les premiers regards, les premiers liens, les plus solides. Votre petit cherchera dinstinct le sein de sa maman (cest le réflexe de fouissement) et si vous le mettez au sein immédiatement, il aura instantanément le réflexe de succion, ce qui permettra à la fois un bonne mise en place de bébé vers le sein et un bon démarrage de la lactation pour la maman. Votre bébé va boire le premier lait, le colostrum, riche en nutriments et en anti-corps.
<o:p> </o:p>
Les premiers soins<o:p></o:p>
Très rapidement bébé va recevoir des soins : la désobstruction des voies respiratoires, par une aspiration des mucosités du nez et de la bouche. Puis viendra le pincement du cordon, qui sera ensuite coupé puis pansé (pansement que vous apprendrez à faire, dans les jours qui suivront à la maternité). Suivent une batterie de tests médicaux (rythme cardiaque, tonus musculaire, réflexes neurologiques Quelques gouttes de collyre dans les yeux, une pesée, on lessuie, afin denlever le surplus de vernix (cet enduit blanchâtre qui le protégeait dans votre ventre), on lhabille et le voilà ! Il est à vous. Profitez-en, gardez-le contre vous, dégustez ces moments intenses.
<o:p> </o:p>
Combien de jours à la maternité ? <o:p></o:p>
Tout dépend des établissements : certains vous mettent à la porte au bout de trois jours, dautres consentent à vous garder un peu plus longtemps Tout dépend de la politique financière de la maternité et de sa capacité daccueil. Sachez pourtant que de nombreux obstétriciens-gynécologues trouvent les séjours des jeunes mères trop brefs. Si vous vous sentez trop fatiguée pour rentrer chez vous, nhésitez pas en parler à votre médecin et voyez avec lui sil nest pas possible denvisager un ou deux jours supplémentaires !<o:p></o:p>
-
D'une façon générale, il est préférable d'aller consulter un médecin si au bout d'un an de rapports sexuels non protégés il n'y a toujours pas de signes de grossesse.
<o:p> </o:p>
A partir de là, le médecin va proposer toute une série d'examens à faire par les deux conjoints. Il faut savoir que l'infertilité totale est très rare aussi bien chez la femme que chez l'homme, on parle plutôt de sous-fertilité. Il y a donc une chance même minime de procréer.
<o:p> </o:p>
Dans la majorité des cas, il s'agit simplement d'un dysfonctionnement passager ou d'un blocage psychologique qui peut se dénouer simplement en discutant avec son médecin traitant.
<o:p> </o:p>
Dans le cas contraire, le médecin va diagnostiquer les causes de la stérilité et proposer des solutions adaptées à chaque cas.
<o:p> </o:p>
<o:p> </o:p>
Du coté de la femme<o:p></o:p>
<o:p> </o:p>
Infection de lappareil génital<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
Certaines maladies du col de l'utérus (infection de la glaire du col utérin) ou vaginale (infection à chlamydia) peuvent obstruer partiellement ou totalement les trompes de Fallope et empêcher le passage des spermatozoïdes.
<o:p> </o:p>
Si ces infections sont décelées à temps, on peut les traiter efficacement à l'aide d'antibiotiques. En revanche si la maladie n'a pas été découverte assez tôt et a laissé des séquelles, on peut avoir recours à la chirurgie ou à la fécondation in vitro. N'hésitez pas à consulter au moindre signe d'infection (fièvre, maux de ventre...). Le traitement en amont d'une infection se soigne efficacement et est peu coûteux.
<o:p> </o:p>
Trouble de lovulation<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
C'est la cause la plus fréquente de stérilité. Plusieurs cas peuvent se présenter. Il y a soit une absence totale d'ovulation, soit une irrégularité dans celle ci.
<o:p> </o:p>
Certaines femmes ayant un cycle menstruel normal peuvent tout de même présenter des troubles d'ovulation. Un apport d'hormones de fertilité agit sur les ovaires et stimule ainsi la fonction ovarienne. Avec cette méthode, on peut déclencher une ou plusieurs ovulations (ce qui peut entraîner des grossesses multiples).
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
Formation de kyste<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
Les kystes sont des tumeurs bénignes mais qui peuvent gêner le processus de reproduction.
<o:p> </o:p>
Dans la majorité des cas, pour palier ce problème, il suffit de les enlever par traitement médicamenteux ou par intervention chirurgicale.
<o:p> </o:p>
Lendométriose<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
Des fragments de l'endomètre (muqueuse utérine) se développent et peuvent se déposer autour des ovaires, des trompes et de l'utérus rendant ainsi impossible toute fécondation.
<o:p> </o:p>
Le traitement est à base de progestatifs qui stoppent l'ovulation. On peut cependant enlever les fragments par opération chirurgicale.
<o:p> </o:p>
<o:p> </o:p>
Du coté de lhomme<o:p></o:p>
<o:p> </o:p>
Problème de production des spermatozoïdes<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
C'est le cas le plus courant de stérilité chez l'homme. Les spermatozoïdes peuvent être produits en nombre suffisant mais présenter des formes anormales ou être incapables de se déplacer correctement.
<o:p> </o:p>
Il est aussi possible qu'ils soient sains, mais en quantité insuffisante. Plusieurs causes sont à l'origine de ces problèmes
<o:p> </o:p>
- les maladies infectieuses comme les oreillons peuvent infecter les organes génitaux et entraîner une stérilité, notamment lorsque la maladie a été contractée après la puberté.
<o:p> </o:p>
- Les troubles endocriniens ; la production insuffisante d'hormones perturbe la sécrétion de testostérone et la production de spermatozoïdes.
<o:p> </o:p>
Dans ces cas là, il existe des traitements médicamenteux relativement efficaces pour soigner ce type de problèmes.
<o:p> </o:p>
Anomalies anatomiques<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
Certaines anomalies obstruent partiellement ou totalement l'écoulement du liquide séminal. Elles peuvent être d'origine congénitale ou peuvent intervenir à la suite d'une infection des voies génitales.
<o:p> </o:p>
Dans ces cas là, il est possible qu'une opération chirurgicale soit nécessaire pour restaurer la fertilité.
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
Les remèdes<o:p></o:p>
<o:p> </o:p>
Linsémination artificielle<o:p></o:p>
<o:p> </o:p>
<o:p> </o:p>
La fécondation est effectuée directement dans le corps de la femme, soit à partir du sperme du conjoint lorsque celui-ci a des problèmes d'impuissance ou que le sperme n'est pas assez concentré, soit en utilisant le sperme d'un donneur anonyme (IAD) si celui du conjoint s'avère infertile.
<o:p> </o:p>
Lorsqu'il s'agit de celui du conjoint, le sperme est directement introduit dans le vagin de la femme au moment de l'ovulation. Lorsqu'il s'agit d'un donneur, le sperme est congelé et conservé dans des banques de sperme. Les règles sont très strictes. Le donneur subit un examen médical complet pour déceler les éventuels problèmes de santé et de troubles psychologiques.
<o:p> </o:p>
Il doit répondre à certains critères
<o:p> </o:p>
- avoir mois de 50 ans et être en bonne santé,
<o:p> </o:p>
- être marié et avoir des enfants,
<o:p> </o:p>
- son épouse doit avoir donné son consentement,
<o:p> </o:p>
- le sperme du donneur ne sera pas utilisé pour plus de trois grossesses menées à terme et il doit être sain.
<o:p> </o:p>
<o:p> </o:p>
<o:p> </o:p>
Des examens minutieux sont également faits sur le sperme, notamment une recherche d'anticorps contre certains virus et en particuliers celui du SIDA et de l'hépatite B. Cette méthode est assez concluante puisque les chances de réussite d'obtenir une grossesse dans les six mois sont de 60 à 70% avec du sperme frais et de 55% avec du sperme congelé.
La fécondation in vitro
<o:p> </o:p>
<o:p> </o:p>
Cette est particulièrement adaptée lorsque les trompes de Fallope sont obstruées ou pour les cas d'endométrioses et certaines maladies du col.
<o:p> </o:p>
Cette technique nécessite deux équipes ; des biologistes d'une part, et des gynécologues d'autres part, et consiste à mettre en relation un ovule et des spermatozoïdes dans une éprouvette et non dans l'utérus de la femme. Une fois le spermatozoïde introduit dans l'ovule, on attend la division puis on injecte l'uf dans l'utérus. Celui-ci doit se développer comme pour une grossesse normale.
<o:p> </o:p>
La FIV se déroule très méthodiquement
<o:p> </o:p>
- la stimulation. Au troisième jour du cycle, on injecte des hormones pour stimuler les follicules. Une fois mûrs, l'ovulation est déclenchée par une autre injection d'hormone (hcg).
<o:p> </o:p>
- la ponction. Sous anesthésie locale, on prélève les ovocytes mûrs à l'aide d'un petit tube et d'une aiguille que l'on introduit dans le vagin. Cette intervention peut-être un peu douloureuse. Elle permet de ponctionner le liquide folliculaire qui est ensuite placé dans un tube en verre à une température de 37°C.
<o:p> </o:p>
Le sperme est prélevé quelques heures auparavant (ou décongelé le jour même) et les spermatozoïdes sont séparés du liquide séminal et conservés également à 37°C.
<o:p> </o:p>
- la fécondation. Quelques heures après, spermatozoïdes et ovocytes sont mis ensemble dans un liquide nutritif pendant deux jours à la température du corps ; la fusion doit se produire à ce moment là. L' oeuf commence à se diviser au bout de deux jours, et lorsqu'il y a quatre cellules, on peut le transférer dans l'utérus de la femme à l'aide d'un petit tube. Seul un quart des embryons parviennent à s'implanter solidement, mais avec cette méthode il y a quand même 15 à 20% de chance d'être enceinte.<o:p></o:p>